Особливості розвитку медичного менеджменту в Україні
Антоніна Андріївна Байцуренко
Комунальне некомерційне підприємство «Дніпровський центр первинної медико-санітарної допомоги № 5» Дніпровської міської ради, Дніпро
Олександр Петрович Крупський
Дніпровський національний університет імені Олеся Гончара, Дніпро
Медичний менеджмент – це сфера управління охороною здоров’я, яка включає планування, організацію, спрямування та контроль ресурсів організацій охорони здоров’я для досягнення конкретних цілей і завдань у цій сфері. З іншого боку, медичний менеджмент розглядають як сукупність принципів, методів, засобів і форм управління медичним закладом, які забезпечують зростання ефективності надання медичних послуг та збільшення прибутку медичного закладу. Основними завданнями є покращення якості медичних послуг, оптимізація використання ресурсів, як матеріальних, так і нематеріальних, розвиток та навчання медичного персоналу, та досягнення довгострокових цілей організації. Розробка та впровадження медичного менеджменту цілком залежить від локальної нормативної бази та підтримки уряду країни, що робить практику управління подібними організаціями одночасно частково залежною та відносно вільною від регулювання [12].
Варто зазначити, що модель забезпечення медичних послуг в Україні базується на системі загальної державної медицини [9]. В рамках подібного розподілу держава забезпечує безкоштовний доступ всіх громадян до базових медичних послуг, а також фінансує його з надходжень бюджету та коштів медичного страхування. Особливості впровадження медичного менеджменту залежать від ретроперспективної основи розвитку такого напрямку діяльності відповідно до особливостей кожної країни, адже тут треба враховувати алгоритм політичної дії, соціальні особливості, рівень фінансування, доходів громадян, та ін.
Історичний розвиток медичного менеджменту в Україні можна поділити на три основні фази, що проходили під впливом геополітичного стану країни, прийнятті відповідної нормативно-правової бази та ступеню децентралізації процесу управління медичними закладами. Так, перший етап проходив, коли Україна була складовою частиною СРСР та розділяла з низкою інших країн єдину встановлену систему охорони здоров’я. Відповідно до низки прийнятих тоді законодавчих актів впроваджувалася єдина Семашківська система, що на той час характеризувалася низкою застарілих факторів, які нівелювали спроби еволюційного шляху сфери медичного менеджменту. Слід визнати, що система мала низку переваг: раннє виявлення та повна діагностика з поточним контролем професійних, хронічних та спадкових хвороб; налагоджена і доступна система лікування захворювань в санаторних умовах; єдина державна санітарна служба. Була розбудована спеціалізована система медичної допомоги для дітей, що дозволило суттєво зменшити дитячу смертність. Серед негативних факторів можна виділити фінансування відповідно до кількості місць в медичному закладі, та високий рівень корупції [11].
Другий етап розпочався із затвердженням Україною незалежності, а отже відмовою від радянських стандартів та пошуком нових шляхів розвитку. Він був перехідним та займав проміжок часу з 1991 року до початку 2000-х років. Загалом, почалася активна реформа охорони здоров’я, було створено Міністерство охорони здоров’я України та здійснювалися спроби створення нових структур управління медичними закладами. Разом з тим треба сказати, що ґрунтовних змін в системі охорони здоров’я не вдалося досягти через низку геополітичних та внутрішньодержавних причин, серед яких тяжкий перехідний період держави та боротьба за становлення на міжнародній арені [8, С. 3].
Незважаючи на деструктивний політичний вплив, нестачу медикаментів та недостатнє фінансування, медичний менеджмент почав зароджуватися та поступово розвиватися відповідно до можливостей, що відкрилися перед медичними закладами країни. Головним здобутком раннього періоду перехідного етапу є видання нового закону про реформу охорони здоров’я у 1993 році [10]. Він був спрямований на децентралізацію медичної системи та надання більшого контролю регіональним і місцевим органам влади, що дозволило розширити практику медичного управління.
У 2000-2010 роках в Україні відбулися важливі зміни в управлінні охороною здоров’я, де однією з ключових ініціатив стало запровадження загальнообов’язкового медичного страхування, яке мало на меті забезпечити більш повне та справедливе охоплення населення медичними послугами. У 2001 році розроблена «Національна стратегія охорони здоров’я», яка визначає новий шлях розвитку медичної сфери, а отже й практики її управління. Також було встановлено чіткі правила медичного ліцензування та акредитації, що дозволило покращити медичну практику та підняти рівень довіри до лікарів [2].
Відповідно до встановлених стандартів, система менеджменту медичних закладів стала більш керованою та менш обмеженою одночасно. Описані закони, які були створені на основі практики західних партнерів України, регулювали нові можливості для управління системою охорони здоров’я, а отже, ставили довготривалі цілі та виклики.
У 2011 році уряд прийняв новий план реформування системи охорони здоров’я, спрямований на подальшу децентралізацію та надання більших повноважень місцевим органам влади. План також передбачав заходи з підвищення якості медичної допомоги, розширення доступу до основних лікарських засобів, посилення профілактики та контролю за захворюваннями, та ін. Наразі можливо прослідкувати еволюцію медичного менеджменту через описану нормативну базу, адже закони чітко підкреслювали фактор децентралізації та встановлення чітких норм, що давало можливість правильно спрямувати пріоритети в рамках управлінської діяльності [1, С. 136].
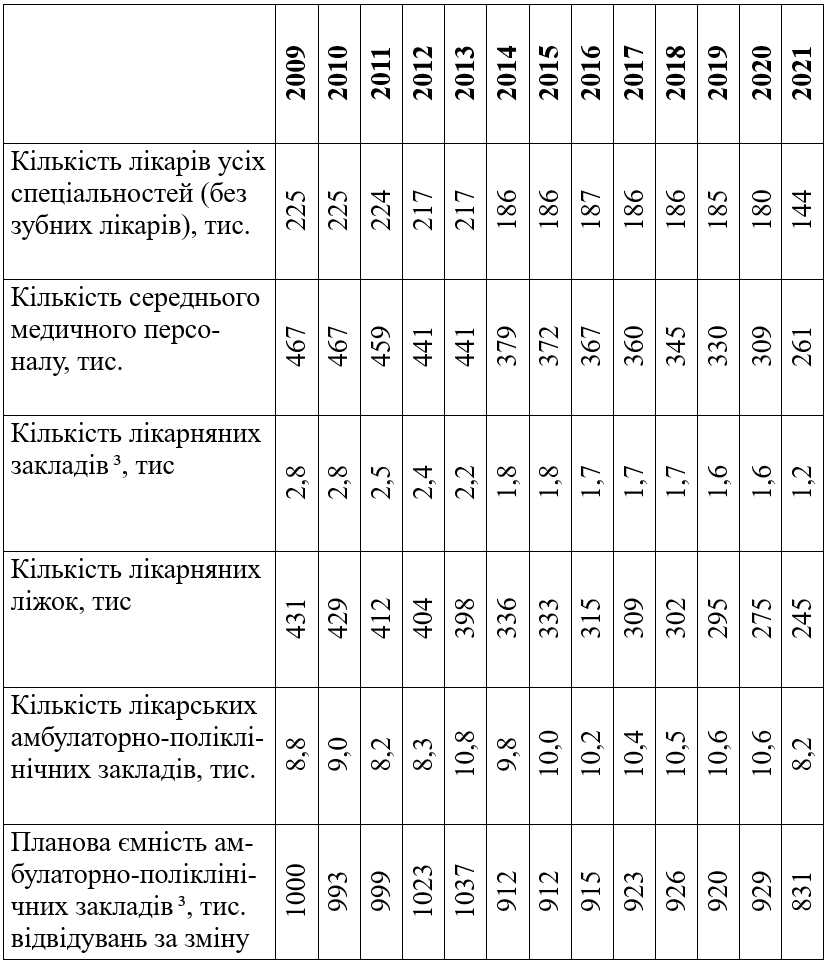
Нинішній етап розвитку медичного менеджменту характеризується активним впровадженням нових систематичних реформ та ідентифікація системи охорони здоров’я України як такої, що прагне до європейських стандартів. У 2017 році уряд створює нову основу медичної сфери держави – Національну службу здоров’я, яка стала координаційним центром з надання послуг медичного спрямування. Основні показники охорони здоров’я в Україні за період 2009-2021 рр. наведено у таблиці 1.
Необхідно відмітити, що заходи, які були впроваджені в рамках останньої медичної реформи, призвели до суттєвого дефіциту серед медичних сестер. У дослідженні Стрюкова В. В. із колегами, наголошується що: з 2016 по 2020 роки спостерігається негативна тенденція щодо зменшення чисельності медичних сестер, так за п’ять років укомплектованість осіб зменшилась на 5,85 %, також спостерігається зменшення укомплектованості на 4678,25, кількість медичних сестер зменшилась на 5523 особи, внаслідок різкого зниження забезпеченості населення повною зайнятістю – зменшилась на 12,35 штатних посад (з 90,74 до 78,39) на 10 тис. населення [16]. Кількість медичних сестер зменшилася на 21,6%. Усе це призводить до професійного вигорання медичних працівників [14, 15] і, як наслідок, збільшення кількості професійних помилок і захворювань [17].
Дедалі більшу вагу викликає закон “Про державні фінансові гарантії медичного обслуговування населення” [6], ті, хто прагне залишитися на ринку медичних послуг, повинні відповідати стандартам та вимогам як держави, так і ринку медичних послуг. Створення та підтримання корпоративної ідентичності та корпоративного стилю, як стратегічних інструментів медичного закладу, всі ці питання вимагають специфічних знань від «нових» менеджерів медичного закладу, але на практиці цей інструмент використовується лише декларативно [7, 13].
Таблиця 1 — Основні показники охорони здоров’я за 2009-2021 рр. [3, 4, 5]
Отже, медичний менеджмент України пройшов тривалий шлях формування та пристосування до міжнародних норм і стандартів, з метою розвитку державного сектору охорони здоров’я та забезпечення конкурентоспроможності на світовій арені. В даний час цей процес включає чітко визначені цілі та практики управління медичними закладами, що сприяють досягненню основних завдань, а саме надання якісних послуг пацієнтам та задоволення їх потреб.
Посилання
- Барзилович А. Д. Реформування системи охорони здоров’я в Україні: стратегічні аспекти. Інвестиції: практика та досвід. 2020. № 2. С. 134-140. https://doi.org/10.32702/2306-6814.2020.2.134.
- Верховна рада України. Основи законодавства України про охорону здоров’я. Редакція від 27.10.2022. URL: https://zakon.rada.gov.ua/laws/show/2801-12.
- Державна служба статистики України. Статистичний збірник України. Україна у цифрах, 2021. К., 2022. 48 с. URL: https://www.ukrstat.gov.ua/druk/publicat/kat_u/2022/zb/08/zb_Ukraine%20in%20figures_21u.pdfn.
- Державна служба статистики України. Статистичний збірник України. Україна у цифрах, 2018. К., 2019. 45 с. URL: https://ukrstat.gov.ua/druk/publicat/kat_u/2019/zb/07/Ukr_cifra_2018_u.pdf.
- Державна служба статистики України. Статистичний збірник України. Україна у цифрах, 2015. К., 2016. 239 с. URL: URL: https://ukrstat.gov.ua/druk/publicat/kat_u/2014/zb/07/zb_ukr_2014.zip.
- Закон України «Про державні фінансові гарантії медичного обслуговування населення» від 19 жовтня 2017 року, № 2168-VIII. URL: https://zakon.rada.gov.ua/laws/show/2168-19#Text.
- Крупський О. П., Стасюк Ю. М. Організація корпоративного стилю медичного закладу: функції та складові. Time Description of Economic Reforms. 2023. №. 1. С. 87-95. https://doi.org/10.32620/cher.2023.1.11
- Лехан В.М., Крячкова Л.В., Заярський М. І. Аналіз реформ охорони здоров’я в Україні: від здобуття незалежності до сучасності. Здоров’я нації, Україна. 2018. №4(52). С. 5-11. URL: http://repo.dma.dp.ua/4987/
- Литвиненко М. В. Принципи національної системи охорони здоров’я в Україні. Теорія та практика державного управління. 2015. Т. 2. №. 49. С. 198-206. URL: https://library.nlu.edu.ua/POLN_TEXT/NADU/TPDU/TPDU-49-2015.pdf#page=198.
- Основи законодавства України про охорону здоров’я: Закон України від 19 листоп. 1992 року № 2801-XII // Відомості Верховної Ради України 1993, № 4. – С. 19.
- Турчіна М. О. Медичне законодавство в Україні в радянський період. Дисертація на здоб. наук. ступ. канд. юр. наук. Харків, 2016. URL: https://library.nlu.edт u.ua/POLN_TEXT/AVTOREF_2016/Turchina_2016.pdf.
- Шкільняк М. М., Желюк Т. Л., Васіна А. Ю., Дудкіна О. П., Попович Т. М., Овсянюк-Бердадіна О.Ф. Модернізація менеджменту системи охорони здоров’я в умовах проведення медичної реформи. Вісник Тернопільського національного економічного університету. 2018. №4. С.168-180. URL: http://visnykj.wunu.edu.ua/index.php/visnykj/article/view/819/933.
- Baharun R. et al. Innovation in healthcare performance among private brand’s healthcare services in small and medium-sized enterprises (SMEs). Acta Polytechnica Hungarica. 2019. Vol. 16. № 5. Р. 151-172. URL: http://acta.uni-obuda.hu/Baharun_JingMi_Streimikiene_Mardani_Shakeel_Nitsenko_92.pdf.
- Bogodistov, Y., Reck, F. M., Moormann, J., Krupskyi, O. P. Wandel im Gesundheitswesen: Analyse der Auswirkungen auf Ärzte und Patienten am Beispiel der Ukraine. Das Gesundheitswesen. 2020. Vol.82. №.03. Р. 236-241. http://dx.doi.org/10.1055/a-0894-4775.
- Hromtseva O. V. Notion of professional burnout of medical workers and research of its phenomenology. European Journal of Management Issues. 2019. Vol. 27. №. 3. Р. 63-72. https://doi.org/10.15421/191907.
- Striukov V.V., Grynko T.V., Krupskyi O.P., Vazov R.G. Current state and strategic directions of development of state management of nursing education in Ukraine. Medicni Perspektivi. 2022. Vol.27. №1. P. 174-183. https://doi.org/10.26641/2307-0404.2022.1.254469.
- Zaghini F. et al. The role of occupational stress in the association between emotional labor and burnout in nurses: A cross-sectional study. Applied nursing research. 2020. Vol. 54. P. 151277. https://doi.org/10.1016/j.apnr.2020.151277.